Стопа – сложная конструкция, на которую приходится колоссальная нагрузка. Эта относительно небольшая часть тела держит на себе вес всего организма, отвечает за баланс во время движения, выполняет амортизирующую функцию.
Незначительным болевым ощущениям в конечностях люди часто не придают значения, списывая их на физическую усталость, неудобную обувь. Однако внезапная острая боль в стопе либо продолжительный дискомфорт без тенденции к улучшению способны нарушить привычный ритм жизни и должны стать поводом для обращения к врачу.
Болью в боковой части ступни проявляются различные заболевания. Некоторые из них могут принимать хронический характер и становиться причиной осложнений.
Стресс-переломы
Усталостные переломы занимают одну из лидирующих позиций среди причин, которые провоцируют боли сбоку стопы. Их причина – хронический стресс, который испытывает конечность. Повреждение представляет собой микроскопические трещины в костной ткани, возникающие вследствие долговременных, чрезмерных физических усилий.
Для возникновения усталостного перелома важно сочетание двух названных выше факторов – продолжительности нагрузки, ее высокой интенсивности. В группе риска – спортсмены, особенно бегуны, у которых на кости средней зоны стопы оказывается значительное давление.
Другая категория людей, подверженная стресс-переломам, – женщины в период менопаузы. После наступления климакса высока вероятность развития остеопороза, при котором снижается плотность костной ткани и переломы возникают даже от незначительной нагрузки.
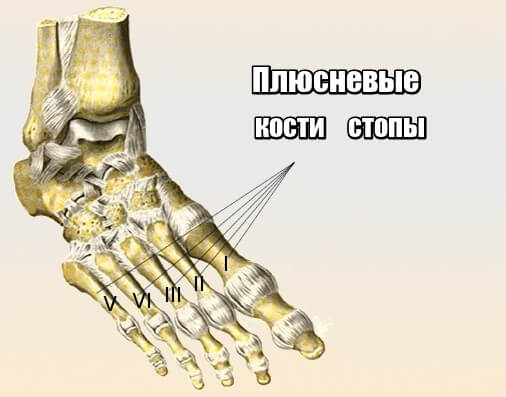
Наиболее подвержены усталостным переломам плюсневые кости II–IV пальцев ноги. Повреждение вызывает боль и с правой, и с левой стороны стопы. Если поражается ладьевидная кость, болезненные ощущения локализуются в центральной зоне стопы сбоку и вверху.
При стрессовых переломах болит стопа сбоку с внешней стороны, причем дискомфорт впервые проявляется в период физической работы или занятий спортом. На начальных стадиях боль исчезает после прекращения упражнений, однако после возобновления занятий – возвращается и сохраняется на продолжительное время. Со временем состояние ухудшается, появляется отек, а боль беспокоит даже в состоянии отдыха.
Для лечения усталостных переломов применяют обезболивающие препараты, уменьшают нагрузку на больную конечность. Время заживления микротрещин – от 20 дней.
При возникновении боли в стопе с внешней стороны, врачи рекомендуют не игнорировать этот симптом. В первую очередь, важно оценить степень боли и ее продолжительность. Если дискомфорт не проходит в течение нескольких дней или усиливается, следует обратиться к специалисту. Врач может провести осмотр и назначить необходимые исследования, такие как рентген или МРТ, чтобы исключить травмы или заболевания, такие как тендинит или бурсит.
В качестве первой помощи рекомендуется обеспечить покой поврежденной стопе, использовать лед для уменьшения отека и принимать обезболивающие препараты. Также важно обратить внимание на обувь: она должна быть удобной и поддерживать стопу. В некоторых случаях может потребоваться физиотерапия или специальные упражнения для восстановления. Врачи подчеркивают, что своевременное обращение за медицинской помощью может предотвратить развитие серьезных осложнений.

Растяжение связок щиколотки
Частичные разрывы волокон связок – одна из наиболее вероятных причин возникновения резких болей в области стопы с наружной стороны. На долю растяжений приходится более 2/3 всех недугов, связанных со ступней. Травмы такого рода случаются как у спортсменов, так и у людей, ведущих обычный образ жизни. Вызвать повреждение может падение или внезапное подворачивание стопы внутрь, например, при попадании на неровную поверхность.
Факторами риска при этом выступают:
- высокая двигательная активность;
- недостаток координации;
- слабость мышечного каркаса, суставов и связок.
Уязвимы любые виды связок, но более всего ранима таранно-малоберцовая передняя. Общий или неполный разрыв ее волокон приводит к интенсивной боли в стопе. В зависимости от тяжести повреждения возникает отек, гематома, нестабильность сустава.
Терапия растяжения должна быть направлена на обездвиживание голеностопа. На ногу накладывают повязку из эластичного бинта или плотной тряпицы. В первые сутки используют холодные примочки и лед. С 4 дня болезни – согревающие мази и компрессы, улучшающие циркуляцию крови в поврежденных тканях. В качестве обезболивающих препаратов применяют средства на основе ибупрофена, нимесулида, кеторолака.
Боль в области кубовидной кости
Кубовидная кость располагается у латерального (бокового) края стопы, связывается с пяточной и с IV и V плюсневыми костями. Причиной болезненности в этой области может выступать как банальная усталость, так и перелом.
В зоне кубовидной кости могут возникать такие заболевания:
- Перелом кубовидной кости – травматическое нарушение целостности костной ткани, которое характеризуется такими признаками, как болезненность в области поражения и отек на тыльной поверхности стопы. Боль на внешней стороне может служить симптомом стрессового перелома. Терапия травмы включает иммобилизацию стопы на 5–6 недель и прием обезболивающих препаратов.
- Синдром кубовидной кости – продолжительный болевой процесс, который обусловлен неполным вывихом стопы в результате травмирования. Источник воспаления располагается у наружного края стопы, а боль распространяется по правой или левой поверхности и захватывает пальцы. Неприятные ощущения усиливаются с утра после пробуждения и во время занятий физкультурой. Иногда синдром сопровождается покраснением кожи и отеком окружающих тканей.
При наличии боли в области кубовидной кости и подозрении на ее травматическую природу рекомендуется проконсультироваться у врача, чтобы исключить серьезное повреждение.
Боль в стопе с внешней стороны — распространенная проблема, с которой сталкиваются многие. Люди часто делятся своими методами облегчения состояния. Некоторые рекомендуют отдых и ограничение физической активности, чтобы дать ноге время на восстановление. Другие советуют использовать холодные компрессы для уменьшения отека и воспаления. Также популярны различные упражнения на растяжку и укрепление мышц стопы, которые помогают улучшить гибкость и снизить нагрузку.
Массаж и использование ортопедических стелек могут значительно облегчить дискомфорт. Важно прислушиваться к своему организму и не игнорировать симптомы. Если боль не проходит или усиливается, многие советуют обратиться к врачу для диагностики и получения профессиональных рекомендаций. Забота о здоровье ног — залог активной и полноценной жизни.

Тендиниты
Тендинит – общее название воспалений сухожилий. Это еще одна распространенная причина болезненности, которая проявляется с внешней стороны стопы.
1.Перонеальный тендинит поражает сухожилие малоберцовых мышц. Фактором, провоцирующим заболевание, выступает регулярное перенапряжение этих волокон. В результате частых перегрузок возникает раздражение, которое перерастает в воспалительный процесс.
Причины, вызывающие перонеальный тендинит:
- марафонский бег;
- слабость мышц;
- атипичное положение голеностопа;
- растяжение голеностопных связок.
2.Патология носит хронический характер и постепенно прогрессирует. Неприятные ощущения с внешней стороны стопы вызывают у пациента дискомфорт в течение недель и даже месяцев. Самочувствие ухудшается по утрам и с возобновлением физической работы после продолжительного покоя.
Тендинит сухожилия в области задней большеберцовой мышцы формируется с латеральной внутренней стороны стопы. Как и прочие разновидности тендинита, болезнь происходит при воспалении тканей, которое возникает вследствие чрезмерной спортивной нагрузки или механической травмы.
При активных движениях боль увеличивается, в покое – стихает. Наиболее подвержены тендиниту сухожилия, расположенные у задней большеберцовой мышцы. Люди с плоскостопием страдают от этой проблемы чаще.
3. Тендинит ахиллова сухожилия проявляется интенсивной болью с внешней стороны пятки. Болевые ощущения распространяются и на боковую поверхность. В очаге поражения повышается чувствительность кожных покровов, нарушается мобильность.
Причинами пяточного тендинита выступают различные факторы:
- микроскопические травмы волокон сухожилия во время физической активности;
- подагра;
- ревматоидный артрит.
Лечение тендинитов консервативное. Тактика его зависит от факторов, которые стали причиной заболевания. При травматических повреждениях лечебные мероприятия проводятся дома. Если заболевание имеет вторичную природу и вызвано другой патологией, то терапия должна быть направлена как на симптоматическое лечение, так и на ликвидацию первопричины болезни.
Основой терапии почти всех видов воспаления сухожилий являются такие методы:
- применение холодных компрессов сразу после травмы;
- иммобилизация стопы с помощью эластичного бинта или гипсовой повязки;
- местное применение противовоспалительных мазей и кремов;
- пероральный прием негормональных противовоспалительных препаратов;
- физиотерапевтическое лечение для реабилитации конечности.
Видео
Видео – Боль в стопе
https://youtube.com/watch?v=3PtYnqCMNW0%3Frel%3D0
Воспаление связок
Кости стопы соединяет множество мелких связок – эластичных образований из соединительной ткани. В результате травм и длительной чрезмерной нагрузки связки могут воспаляться, результатом чего становится нарушение подвижности и боль в ступне.
- Плантарный фасциит – воспалительный процесс в подошвенной фасции, который развивается вследствие избыточного давления (активной ходьбы, работы на ногах, увеличения веса, прогрессирования плоскостопия). Болевой синдром наиболее выражен в утренние часы. При хроническом течении возможно осложнение фасциита в виде формирования костного нароста – пяточной шпоры.
- Лигаментит стопы – острое воспаление связок, которому сопутствует интенсивная боль, распространяющаяся с латеральной зоны стопы на голеностоп, щиколотку и подошву. Причинами развития заболевания выступают микротравмы вследствие физической активности или хронические инфекционные поражения мягких тканей. Другими провоцирующими факторами являются подагра, сахарный диабет, ревматоидный артрит и некоторые другие болезни, при которых нарушается трофика тканей.
Терапия воспалений связок – консервативная, предполагает иммобилизацию конечности, использование пероральных и местных противовоспалительных средств, ношение ортопедической обуви. Покой пораженных связок показан на период не менее двух недель. В больную зону производятся инъекции гидрокортизона и других гормональных препаратов. Современный метод лечения лигаментита – PRP-терапия (плазмолифтинг), которая основана на введении собственной плазмы крови, обогащенной тромбоцитами.
Артриты и артрозы
Заболевания из группы артритов и артрозов могут провоцировать сильные боли в ступне. Воспалительный процесс сопровождается болезненностью при надавливании, гиперемией кожных покровов, отеком и местной гипертермией.
Артрит стопы поражает мелкие и крупные суставы дистальных отделов нижних конечностей. В ступне человека располагаются 4 крупных сустава, которые соединяют основные кости стопы, и множество мелких сочленений. В результате воспаления суставы теряют свою подвижность, пациент испытывает боли, походка становится прихрамывающей.
Артроз стопы – состояние, связанное с деструкцией хряща суставной сумки и воспалением околосуставных тканей, которое сопровождается нарушением кровоснабжения пораженных зон. Из-за того, что болит нога, человек, страдающий артрозом, старается при ходьбе щадить пораженную часть тела, что приводит к неравномерному перераспределению нагрузки на наружную зону стопы. Следствием этого становится утомление связочно-сухожильного аппарата и возникновение вторичных болей во внешней области стопы.
Консервативное лечение артритов и артрозов предполагает следующие процедуры:
- использование противовоспалительных нестероидных средств перорально и местно (в виде мазей и кремов);
- инъекционный курс гормональных лекарств, которые вводятся непосредственно в пораженный сустав;
- применение хондропротекторов, которые обеспечивают защиту суставного хряща;
- при артритах и артрозах инфекционной природы оправдан прием антибиотиков;
- физиотерапия, ванночки, лечебная физкультура и гидромассаж.
Оперативное лечение показано при неэффективности консервативной терапии. В качестве хирургического лечения используют эндопротезирование и другие методы, направленные на восстановление подвижности суставов.
Тарзальная коалиция
Под тарзальной коалицией понимают врожденную патологию стопы, которая чаще всего проявляется в пубертатном периоде. Аномалия состоит в срастании костной ткани задней и средней областей стопы: пяточной и ладьевидной кости либо пяточной и таранной. Это состояние негативно влияет на мобильность конечности, вызывает боли не только при беге и прыжках, но и при обычной ходьбе, а также чревато предрасположенностью к вывихам голеностопного сустава.
Радикальное излечение от тарзальной коалиции возможно лишь при хирургическом вмешательстве. В ходе операции целиком удаляются лишние ткани, и после реабилитационного периода наступает выздоровление.
Сосудистые заболевания
При поражении сосудов нижних конечностей нарушается трофика (питание) тканей, клетки не получают достаточного количества жизненно необходимых веществ и начинают отмирать. Результатом этого патологического процесса становятся болевые ощущения различной степени интенсивности.
На начальных стадиях сосудистая недостаточность проявляется такими симптомами:
- быстрое чувство усталости в ногах;
- ощущение «мурашек» и онемения в подошвах;
- судороги.
С прогрессированием заболевания появляется болезненность при ходьбе и в состоянии покоя. При отсутствии адекватного лечения усиливается болевой синдром, появляются спазмы, ноги мерзнут даже в летнюю жару, происходят визуальные изменения состояния конечностей:
- кожные покровы меняют цвет, появляется бледность, синюшность либо мраморный рисунок;
- стенки сосудов истончаются, и сосуды лопаются, в результате возникают гематомы и подкожные кровоизлияния.
Болью в стопах проявляются такие сосудистые заболевания, как атеросклероз, облитерирующий эндартериит, болезнь Рейно и прочие состояния, связанные с расстройством кровообращения. Поражаются сосуды нижних отделов конечностей при васкулите и сахарном диабете. Все сосудистые заболевания, которые сопровождаются поражением конечностей, требуют комплексной терапии под руководством опытного специалиста.
Консервативное лечение предполагает физиотерапию, прием препаратов, укрепляющих стенки сосудов, сосудорасширяющих средств, а также лекарств, направленных на терапию основной болезни.
При тяжелом течении и запущенных стадиях показано хирургическое лечение: шунтирование сосудов, симпатэктомия и другие методы в зависимости от вида заболевания.
Что делать, если заболела стопа?
Болевые ощущения, которые появляются после напряженного рабочего дня, как правило, не требуют специального лечения. Облегчить состояние помогут ножные ванночки с ромашкой или морской солью, массаж и полноценный отдых. Ноги следует приподнять, чтобы в положении лежа конечности были выше головы – это поможет устранить отеки.
Средства домашней аптечки, которые помогут унять боль в ногах после перенапряжения, – это мази и гели на основе ибупрофена, диклофенака, нимесулида и других действующих веществ, обладающих противовоспалительными свойствами. Для улучшения кровообращения и снятия отека используются средства с антикоагулянтами – Лиотон, Троксевазин, Гепариновая мазь.
В каких случаях недопустимо заниматься самолечением? Насторожить должны следующие симптомы:
- резкая боль в любом месте стопы, которая возникла после травмы;
- боль, которая сопровождается отеком, гиперемией, синюшностью кожных покровов;
- местное или общее повышение температуры тела при выраженном болевом синдроме.
При наличии таких признаков следует обратиться к травматологу или хирургу для установления причины боли и назначения адекватного лечения. В качестве первой помощи рекомендуется обездвижить конечность, подложив под нее валик или подушку. При подозрении на перелом стопы ногу следует зафиксировать на твердой горизонтальной поверхности (доске) с помощью бинта.
Профилактика – лучший способ избежать болезней. Разумные физические нагрузки, избавление от лишних килограммов и правильный выбор обуви – не панацея, однако эти нехитрые методы помогут надолго сохранить здоровье стоп.
Вопрос-ответ
Какие могут быть причины боли в стопе с внешней стороны?
Боль в стопе с внешней стороны может быть вызвана различными факторами, включая травмы, такие как растяжения или вывихи, а также хронические состояния, такие как синдром перонеального нерва, плоскостопие или фасциит. Также стоит учитывать влияние неправильной обуви и чрезмерной физической нагрузки.
Когда следует обратиться к врачу при боли в стопе?
Если боль в стопе сохраняется более нескольких дней, усиливается или сопровождается отеком, покраснением, ограничением подвижности или онемением, рекомендуется обратиться к врачу. Это может быть признаком более серьезного состояния, требующего медицинского вмешательства.
Как можно облегчить боль в стопе в домашних условиях?
Для облегчения боли в стопе можно использовать лед для уменьшения отека, отдыхать и избегать нагрузок на поврежденную область. Также полезно применять компрессы и принимать противовоспалительные препараты, если это необходимо. Однако, перед началом любого лечения лучше проконсультироваться с врачом.
Советы
СОВЕТ №1
Обратите внимание на обувь. Неправильная или неудобная обувь может стать причиной боли в стопе. Выбирайте обувь с хорошей поддержкой, амортизацией и достаточным пространством для пальцев. Избегайте высоких каблуков и узких моделей.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления стопы. Простые растяжки и укрепляющие упражнения помогут улучшить гибкость и силу мышц стопы, что может снизить риск возникновения боли. Попробуйте катать мячик под стопой или выполнять подъемы на носки.
СОВЕТ №3
Обратите внимание на свою физическую активность. Если вы занимаетесь спортом или физической работой, убедитесь, что вы не перегружаете стопы. Постепенно увеличивайте нагрузку и давайте стопам время на восстановление.
СОВЕТ №4
Не игнорируйте симптомы. Если боль не проходит в течение нескольких дней или усиливается, обратитесь к врачу. Специалист сможет провести диагностику и назначить необходимое лечение, чтобы избежать серьезных проблем в будущем.