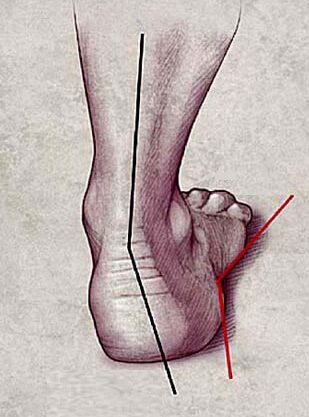
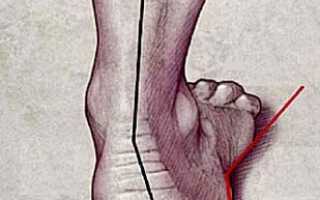
Среди ортопедических патологий широко распространена вальгусная деформация стопы. Ее несложно отличить по искривлению большого пальца, что сопровождается выпиранием косточки с внутренней стороны стопы. Возникновение своеобразной шишки является серьезным косметическим дефектом, доставляющим немало неприятностей. Чаще от патологического изменения стопы страдают женщины. В результате нарушения кровообращения возможно присоединение различных ортопедических заболеваний – хронического бурсита, комбинированного плоскостопия.
Причины заболевания
Факторов, провоцирующих возникновение косточки на стопах, несколько:
- Генетическая предрасположенность. Врожденные особенности анатомии стопы могут способствовать образованию на ноге шишки.
- Травмы стопы, голени.
- Ношение неудобной обуви. В 80% случаев плосковальгусная деформация стоп развивается у любительниц высоких каблуков и узких туфель. В результате неравномерной нагрузки на ногу происходит деформация большого пальца. Особенно важно правильно подбирать обувь для занятий спортом.
- Длительное пребывание в положении стоя, связанное с профессиональной деятельностью. В группу риска попадают парикмахеры, повара, хирурги.
- Избыточный вес.
- Гормональные изменения. У беременных женщиннередко встречаются плосковальгусные стопы, подобные проблемы возникают и в период климакса. Ослабление связок и последующую деформацию ступней вызывает даже незначительное колебание гормонов, обусловленное менструальным циклом.
В детском возрасте может сформироваться плоско вальгусная стопа. Причина — слабость мышц голени и стопы, а также наследственный фактор.
При увеличении шишки в области большого пальца требуется немедленно принимать меры, чтобы избежать более серьезных заболеваний. Поэтому заметив, что появилась косточка на ноге, следует поспешить к врачу, пока не образовалось вальгусное плоскостопие.
Врачи отмечают, что вальгусная деформация стопы, или “бурсит”, требует комплексного подхода к лечению. Существуют различные методы, которые могут помочь в коррекции этой проблемы. Консервативные методы, такие как ортопедические стельки и специальные обувные изделия, часто рекомендуются для уменьшения боли и коррекции положения стопы. Физиотерапия и лечебная гимнастика также играют важную роль, способствуя укреплению мышц и улучшению подвижности.
В случаях, когда консервативные методы не приносят облегчения, врачи могут рассмотреть хирургическое вмешательство. Существует несколько операций, направленных на исправление деформации, каждая из которых имеет свои показания и противопоказания. Важно, чтобы пациент прошел полное обследование и получил рекомендации от специалиста, чтобы выбрать наиболее подходящий метод лечения. Врачи подчеркивают, что раннее обращение за медицинской помощью может значительно улучшить прогноз и качество жизни пациента.

Характерные симптомы
Визуально обнаружить патологическое изменение стопы несложно даже в самом начале его образования.
Для каждой стадии, которую проходит процесс деформации, свойственны определенные симптомы:
- Начало болезни характеризуется появлением неприятных, иногда болезненных ощущений при ходьбе. Отмечается быстрая утомляемость, образование натоптышей, уплотнений, мозолей. В области большого пальца наблюдается отечность, покалывание, покраснение, что свидетельствует о начале воспаления. Постепенно меняется форма суставов, вырастает косточка, в результате чего становится затруднительно носить привычную обувь. Основной признак, по которому определяется вальгусная деформация стопы – формирование нароста. Он возникает в области фаланг большого пальца. При этом может появиться шишка на стопе сбоку, а также снизу или сверху.
- Средняя стадия отличается выраженным воспалительным процессом, развивающимся в суставах. В области образования шишки можно заметить появление нароста, пораженный участок выделяется отечностью. Фаланги пальца отклоняются от своего нормального положения.
- Для патологии в запущенной форме характерны сильные боли, которые ощущаются как при ходьбе, так и во время покоя. Угол отклонения пальца увеличивается еще больше. Нарост заметен даже невооруженным взглядом. Кожа над ним грубеет, часто покрывается мозолями, после чего остаются ороговевшие уплотнения.
При отсутствии лечения со временем патологический процесс может захватить соседние фаланги. Существует вероятность развития более серьезного заболевания, такого, как плосковальгусные стопы. Поэтому важно своевременно обратиться к врачу при обнаружении первых признаков деформации ступни. Вальгусная установка стоп вызывает нарушение кровообращения, что может стать причиной артроза, искривления позвоночника.
Диагностика вальгуса
Обследование начинается с тщательного визуального осмотра, при котором устанавливается стадия развития патологии. Внимание обращается на состояние подошвенной поверхности, сосудистый статус, степень функциональности основной фаланги большого пальца. Определяется наличие ограничений подвижности стопы. Сбор анамнеза включает жалобы пациента на ноющие боли, чувство скованности в ногах, быструю утомляемость.
Помимо этого, обязательно применяются и другие методы исследования.
К ним относится:
- Рентген. Позволяет увидеть степень деформации и выявить сопутствующие заболевания.
- Плантография. Определяет уровень нагрузки, приходящийся на стопу, имеется ли вальгусное плоскостопие.
- Подометрия – компьютерное исследование, помогающее установить давление на стопу. Любые нарушения может определить еще до появления первых клинических симптомов.
- УЗИ.
По результатам комплексного обследования составляется лечебная схема.
Люди, столкнувшиеся с вальгусной деформацией стоп, часто делятся своими впечатлениями о различных методах лечения. Многие отмечают, что консервативные подходы, такие как ортопедические стельки и специальные обувные изделия, помогают снизить дискомфорт и замедлить прогрессирование деформации. Однако не все пациенты довольны результатами, и некоторые из них решаются на хирургическое вмешательство. Отзывы о хирургии варьируются: одни хвалят её эффективность и быстрое восстановление, другие же отмечают длительный период реабилитации и возможные осложнения. Физиотерапия и массаж также имеют своих сторонников, которые утверждают, что эти методы помогают улучшить кровообращение и снизить болевые ощущения. В целом, мнения о методах лечения вальгусной деформации разнообразны, и каждый пациент выбирает подход, исходя из своих индивидуальных потребностей и состояния здоровья.

Общие принципы лечения
Проведение диагностики не занимает много времени. На консультации у таких специалистов, как ортопед, травматолог, выясняются причины патологии и ее размеры. Немаловажное значение имеет, появилась шишка на внешней стороне стопы или на внутренней. Образование ее на разных частях ступни зависит от многих причин, соответственно, и лечение будет отличаться. Оно может быть консервативным и хирургическим. В первом случае основная задача – остановить процесс деформации. Полностью добиться избавления от шишки удается крайне редко. К консервативным методам относится лечение системными препаратами, средствами народной медицины. Успешно применяются физиотерапевтические процедуры, массаж, специальные упражнения.
Оперативное вмешательство проводится в том случае, когда лечение не приносит больному облегчения.
Терапевтические методы
При вальгусной деформации стопы лечение предполагает использование обезболивающих и противовоспалительных препаратов. Если находится шишка на стопе сверху, рекомендуются мази и крема для наружного применения. Для устранения воспалительного процесса используют гормональные средства (Гидрокортизон, Дипросан), которые вводятся непосредственно в суставную полость.
На начальной стадии заболевания положительный эффект наблюдается от физиотерапевтических процедур:
- Грязевых аппликаций.
- Парафинотерапии.
- Лечения озокеритом.
- Электрофореза.
- Магнитотерапии.
Больным с наличием любых видов деформаций, в том числе при плоско вальгусной установке стопы, рекомендуется выполнение специальных упражнений из комплекса лечебной гимнастики.
Искривление ступни зачастую требует ношения ортопедической обуви, специальных стелек или других приспособлений, способствующих устранению болезненных ощущений и исправлению походки.
Видео
Видео — Вальгусные стопы
https://youtube.com/watch?v=dS6xw-5tcrg%3Frel%3D0
Народные методы лечения
Старинные народные рецепты используются в терапевтическом курсе в качестве дополнительного метода. С помощью них от таких патологий, как вальгусная деформация, вальгусное плоскостопие нельзя избавиться полностью. Уменьшить отечность, снять болевой синдром,
остановить процесс увеличения шишки на ступне помогают следующие средства:
- Ножные ванночки. Развести в теплой воде голубую глину до получения сметанообразной массы. Добавить ложку морской соли и капнуть скипидара. В полученную смесь опустить ноги на 15–20 минут.
- Капустный лист. Вечером распарить предварительно стопу и смазать пораженный участок медом. Приложить размятый до появления сока лист, накрыть пленкой надеть теплый носок.Оставить на ночь. Таким же образом можно использовать лист лопуха.
- Домашняя мазь, хорошо известная ценителям народной медицины. С ее помощью устраняются неприятные симптомы, которые провоцирует плоско вальгусная деформация стоп.Средство готовится из куриного яйца и ½ стакана уксуса. Ингредиенты смешать в однородную массу и убрать подальше от света. Через несколько дней, когда яйцо полностью растворится, добавить столовую ложку топленого свиного сала и 10 г скипидара. Косточка на ноге каждый вечер намазывается полученным составом. Наибольший эффект наблюдается при чередовании через день мази с йодной сеткой.
- Картофель – один из самых простых и доступных средств против шишки на ступне. Сырой картофель используется для компресса. Натерев его на мелкой терке, приложить завернутую в марлю кашицу к выпирающей косточке, зафиксировав бинтом. Можно приготовить лечебную ванночку из вареного картофеля. Размяв его хорошенько, остужают до комфортной температуры и опускают ноги.
Применение любых народных средств необходимо согласовать с лечащим врачом.
Хирургическое вмешательство
Когда лечение вальгусной деформации стопы консервативными методами не приносит результата, прибегают к оперативному вмешательству. В некоторых случаях его назначают и при появлении первых признаков патологии. Это позволяет избежать артроза плюснефалангового сустава.
Современные методы операционной коррекции очень разнообразны и не приводят к разрушению сустава. Основная цель их – изменить угол между плюсневыми косточками, направив большой палец в нужное положение.
Среди многочисленных способов оперативного вмешательства наиболее популярны:
- Проксимальная остеотомия, позволяющая уменьшить угол между костями.
- Экзостектомия. Шишечка удаляется методом иссечения.
- Корригирующая остеотомия. Устранение деформации костной ткани.
Соответствующая методика для каждого пациента, у которого диагностирована вальгусная деформация стопы, подбирается индивидуально. После оперативного вмешательства требуется реабилитационный период. Продолжительность его составляет 1–2 месяца. Для лучшей фиксации конечности в это время рекомендуется ношение специального ортопедического сапога.
Меры профилактики
Предупредить повторное образование шишки поможет соблюдение некоторых правил. Следует более ответственно подходить к выбору повседневной обуви. Он должна быть удобной, свободной. От высоких каблуков придется отказаться. После операции в течение года необходимо носить обувь с ортопедическим вкладышем, корректирующим положение стопы. Для тех кто занимается спортом, нужна обувь со специальными супинаторами. Они помогают правильно распределять нагрузки, которое приходятся на ступню.
Внимательное отношение к своему здоровью, своевременное обращение к врачу при подозрении на вальгусную деформацию, позволит избежать развития патологии и перехода ее в более тяжелую стадию, лечить которую гораздо сложнее.
Вопрос-ответ
Как остановить вальгусную деформацию стопы?
Ношение удобной обуви, использование специальных стелек с формированием поперечного свода, ношение специальных вкладышей между первым и вторым пальцами, массаж, физиотерапевтические процедуры, ударно-волновую терапию.
До скольки лет вальгус норма?
С первыми шагами под действием внешних факторов стопа начинает обретать нормальные очертания и строение. Примерно в возрасте 1, 5 лет уже заметен свод. Он будет выстраиваться и крепнуть постепенно, на протяжении нескольких лет. Закончится данный процесс примерно к 4-5 годам.
Как убрать вальгус без операции?
Специальную гимнастику. Методы ЛФК позволяют укрепить мышцы ног и затормозить процессы деформирования. Ортопедические индивидуальные стельки. Специалист-подиатр поможет подобрать оптимальный вариант стелек. Остеопатию. Физиотерапию.
Что нельзя при Вальгусе?
Это любая обувь с чрезмерно мягкой подошвой, особенно если подошва высокая. Также это любая тесная обувь, которая может провоцировать появление мозолей и потертостей и усугубляет боль при ходьбе. Ещё
Советы
СОВЕТ №1
Перед началом любого лечения вальгусной деформации стоп обязательно проконсультируйтесь с врачом-ортопедом. Он сможет оценить степень деформации и предложить наиболее подходящий метод лечения, учитывая ваши индивидуальные особенности.
СОВЕТ №2
Регулярно выполняйте специальные упражнения для укрепления мышц стопы и голеностопного сустава. Это поможет улучшить гибкость и снизить нагрузку на суставы, что может замедлить прогрессирование деформации.
СОВЕТ №3
Обратите внимание на выбор обуви. Носите удобную обувь с широким носком и хорошей поддержкой свода стопы. Избегайте высоких каблуков и узкой обуви, которые могут усугубить проблему.
СОВЕТ №4
Используйте ортопедические стельки или специальные корректоры для стоп, которые могут помочь перераспределить нагрузку на стопу и уменьшить болевые ощущения. Эти устройства могут стать важным дополнением к основному лечению.